Гинекология – сфера медицины, формирующая репродуктивное здоровье женщины через профилактику возникновения нарушений женского здоровья и лечения возникшей патологии. К сожалению, у современных женщин общение со специалистом гинекологом, как правило, не ограничивается периодом беременности и родов. Для большинства поиск хорошего гинеколога время от времени становится актуальной проблемой.
Гинекологи нашего медицинского центра занимаются диагностикой, консультированием и лечением женских заболеваний. Гинеколог предлагает различный спектр услуг: профилактический осмотр женщины, различные лабораторные методы исследования женского организма, лечение инфекционно-воспалительных заболеваний, лечение климакса, нарушений менструального цикла и многое другое.
Видеокольпоскоп – это специальный прибор, современный и информативный способ исследования женских внутренних половых органов (влагалище, шейка матки, цервикальный канал). Видеокольпоскоп обладает возможностями мощного увеличения, позволяет исследовать поверхность слизистой оболочки под увеличением в десятки раз. Это значит, что от взгляда врача не ускользнет ни одна эрозия, ни один рубчик или даже самый небольшой папилломатозный вырост.
Видеокольпоскоп позволяет увидеть в реальном режиме времени состояние слизистой оболочки не только врачу, но и самой пациентке на экране монитора, выводится изображение, наблюдаемое врачом-гинекологом в окуляре кольпоскопа. Таким образом, гинеколог имеет возможность видеть поверхность обследуемых тканей и органов на экране монитора.
Полученное изображение может быть сохранено и записано, что позволяет сделать обследование более тщательным. Видеокольпоскопия помогает обнаружить даже мельчайшие нарушения структуры тканей, формирующиеся новообразования и патологические изменения. Это эффективная методика диагностики эрозии, лейкоплакии, папиллом, полипов, дисплазии и многих других гинекологических заболеваний.
Диатермокоагуляци шейки матки (ДЭК)
Диатермокоагуляция является наиболее старым методом деструктивного вмешательства на шейки матки. Существуют две разновидности метода: непосредственно диатермокагуляция (ДЭК) и диатермоэксцизия (ДЭЭ). Оперативные вмешательства на шейке матки методом диатермокоагуляции выполняются сразу после завершения менструации, причем исключаются половые контакты до и после проведения манипуляции. Шейка матки обнажается в зеркалах, после чего выполняется местная анестезия и проводится коагуляция пораженных тканей. Тут же происходит формирование струпа, который отторгается к 7-12 дню. При этом, в указанные сроки может иметь место умеренное кровотечение. По некоторым данным, имеет смысл проведения диатермокоагуляции непосредственно перед менструацией с целью профилактики эндометриоза.
Эпителизация (заживление) коагулированного участка происходит в течение 1,5 – 2 месяцев. При этом исключаются половые контакты на указанный срок, а также не рекомендуется использовать тампоны. Эксцизионные вмешательства направлены на удаление патологических тканей, однако в настоящее время данный метод практически не применяется, поскольку существуют более удобные и безопасные методы лечения. Показания для проведения диатермокоагуляции следующие: эктопии шейки матки (железисто-папиллярные псевдоэрозии) без грубых деформаций шейки матки, дисплазии легкой и средней степени, эндометриоз шейки матки, остроконечные кондиломы шейки матки и влагалища.
Матка – это полый мышечный орган, предназначенный дня вынашивания ребенка. Шейка матки представляет собой ее нижний отдел он также состоит из мышц. У взрослой женщины тело матки в 2-3 раза больше шейки. После того, как эрозия обнаружена, от нее необходимо срочно избавляться. Лечение рекомендуют проводить комплексно, с учетом причины возникновения эрозии. Сначала необходимо ликвидировать воспалительный процесс, а при выявлении инфекции ее уничтожают антибиотиками. После чего измененные участки шейки матки удаляют.
Для этого существуют несколько методов: Лазерное удаление – современный метод лечения заболеваний шейки матки, обеспечивает высокую точность разреза, сохранение здоровых тканей, а заживление происходит быстро и без рубцов. Диатермокоагуляция — эрозию выжигают электрическим током. Криодеструкция — эрозию обмораживают жидким азотом. Химическая коагуляция — участок с эрозией обрабатывают специальными препаратами, которые разъедают неправильные клетки. Хирургическое удаление — вырезают шейку матки (или ее часть) при опасности рака.
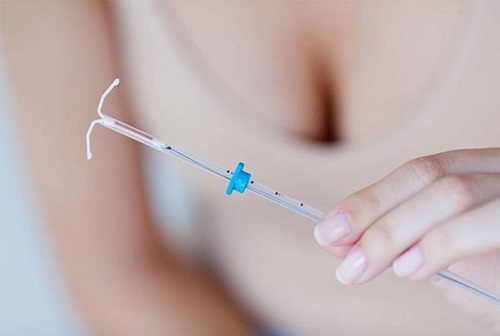
Введение ВМС
Внутриматочная спираль — достаточно надежное средство контрацепции. Она изготовляется из современных высококачественных материалов, синтезируемых под высоким давлением. Эти материалы не подвергаются изменением в течении времени, под воздействием жидкостей организма и не оказывают негативного влияния на слизистую оболочку матки. Многолетний опыт показывает, что внутриматочные спирали не вызывают в организме ни воспалительных процессов, ни новообразований.
Введение внутриматочной спирали проводится путем оперативного вмешательства. Спираль, с помощью поршня, вводят в тонкую трубу. Затем трубка вводится в канал шейки матки, а спираль изгоняют из трубки, путем надавливания поршня. В полости матки спираль принимает свою первоначальную форму.
Оптимальный период для введения спирали — сразу после очередной менструации, или в крайнем случае, в течении первой половины менструального цикла. У большинства женщин, после введения спирали, следующая менструация наступает на несколько дней раньше. Вторая и последующие менструации приходят в нормальные сроки.
Введение внутриматочной контрацептивной спирали должен осуществлять врач-гинеколог. На предварительном осмотре гинеколог проводит необходимые исследования и делает заключение о возможности введения спирали, а также об отсутствии противопоказаний. На повторном приеме гинеколог вводит внутриматочную спираль. В дальнейшем, врач вызывает женщину для контрольного осмотра.
Внутриматочная спираль может оставаться в полости матки женщины до 2 лет, а иногда и на больший срок, если она не вызывает никаких осложнений. Сроки извлечения спирали должны быть определены врачом, в зависимости от состояния женщины. При желании, можно извлечь спираль через несколько месяцев и ввести новую, но по прошествии 2-3 менструальных циклов.
Если женщина решила забеременеть, то врач с легкостью произведет удаление контрацептивной спирали из полости матки. Небольшим металлическим крючком захватывается нижняя часть спирали и извлекается наружу. Это очень быстрая и безболезненная манипуляция.
Осложнения, возникающие у женщин после введения спирали, наблюдаются редко. Приблизительно у 2% женщин начинается обильное кровотечение, после манипуляции введения спирали. Если кровотечение открывается, врач извлекает спираль и женщине рекомендуются другие способы контрацепции. Другим осложнением, которое возникает примерно у 7% женщин, является самопроизвольное изгнание спирали из полости матки. Причиной этого осложнения бывает повышенная раздражимость мышечной стенки матки, которая не переносит присутствия инородного тела. В этих случаях, спираль изгоняется в результате схваткообразных сокращений матки. Такое самопроизвольное изгнание спирали не может не остаться незамеченным женщиной. Если же женщина сомневается, сохранилась ли спираль, ей необходимо посетить врача-гинеколога, который проведет контрольный осмотр. В неясном случае правильный ответ даст ультразвуковое исследование или рентгеновский снимок.
Противопоказаниями к введению внутриматочной спирали являются: воспалительные заболевания женщины, перенесенные ранее или имеющиеся в настоящее время; измененная форма матки, например, в связи с миомой; склонность к обильным и продолжительным менструальным кровотечениям.
Женщины часто задаются вопросом, может ли длительное пребывание спирали в полости матки вызвать злокачественные образования. Многие слышали и читали, что длительное нахождении в теле человека инородного тела, может спровоцировать процесс роста раковой опухоли. Но все проведенные исследования доказывают, что, с введенной внутриматочной контрацептивной спиралью, женщинам опасность возникновения ракового заболевания угрожает не больше, чем женщинам, которым спираль не устанавливалась.
Введение внутриматочной спирали, уже на протяжении долгих лет, остается одним из самых надежных способов контрацепции. И одним из самых простых, женщине не надо постоянно быть в напряжении, как например, при приеме оральных контрацептивов. Беременность при внутриматочной спирали практически исключена.
Удаление ВМС
Многие женщины используют внутриматочную спираль в качестве средства контрацепции. В каких случаях необходимо удаление внутриматочной спирали:
Окончание срока действия
Планирование беременности
Воспалительные процессы
Миома матки
Смещение спирали
Окончание срока действия
На упаковке ВМС всегда указывается срок действия изделия. Обычно это 3-5 лет. Существуют некоторые виды ВМС, срок действия которых 7-10 лет. По его окончании нужно вынуть спираль.
Ранее врачи рекомендовали делать перерыв перед тем, как устанавливать новую. Современная медицина утверждает, что перерыв уже не нужен. Если не выявлено противопоказаний со стороны здоровья женщины, то удаление спирали и установку новой можно проводить в ходе одной процедуры. Противопоказаниями являются любые воспалительные процессы в органах малого таза, а также обострения хронических заболеваний. В некоторых случаях с извлеченной ВМС берут отпечаток-мазок для дальнейшего исследования цитологии. Решение о необходимости такой процедуры принимает медик.
Так как ВМС является средством контрацепции, то при планировании беременности ее, безусловно, нужно удалить. Если в организме не наблюдается воспалительных процессов, то осложнений не будет. Планируемая беременность возможна уже в следующем после вмешательства менструальном цикле. Статистика Всемирной Ассоциации Здравоохранения подтверждает, что ВМС не вызывает осложнений в наступлении беременности. Нет никакой необходимости в перерыве для восстановления организма, это устаревшие рекомендации. Спирали устанавливают на уровне эндометрия, который полностью отторгается из организма во время менструации. На месте старого эндометрия возникает новый, который готов принять оплодотворенную яйцеклетку. Это свойство женского организма позволяет успешно забеременеть уже в течение одного-трех менструальных циклов после удаления. Но если есть воспалительные процессы, то до наступления беременности необходимо провести лечение.
Консервативное лечение эрозии шейки матки
Медикаментозное (консервативное) лечение эрозии шейки матки проводят в тех случаях, когда заболевание вызвано инфекциями (хламидиоз, микроплазмоз и проч.) Когда девушка молодая, ни разу не рожала, но беременность в дальнейшем планируется, этот метод эффективен. Многие хирургические методы лечения оставляют рубцы, которые могут препятствовать беременности в дальнейшем.
Симптомы эрозии шейки матки: Дефект эпителия (истинная эрозия) имеет ярко-красный цвет
Кровоточит при дотрагивании
Осмотр в нашей Клинике обязательно включает в себя: осмотр шейки
кольпоскопия
цитология соскоба-мазка с поверхности эрозии.
обследование на половые инфекции (включая онкогенные папилломы вирусы)
Методы лечения эрозии шейки матки:
Консервативные (химическая коагуляция – обработка шейки матки специальными лекарственными препаратами)
Хирургическое лечение
Лазерокоагуляция – обработка лазером
Криодеструкция – замораживающий метод с использованием жидкого азота
Радиоволновая хирургия
Диатермокоагуляция – прижигание электрическим током
При криодеструкции – шейка матки обрабатывается жидким азотом (сверхнизкая температура), повреждённый участок “вымораживается” до здоровой ткани. Это щадящий метод, не оставляющий рубцов, безболезненный
Ни в коем случае не занимайтесь самолечением, не покупайтесь наугад на шаблонные схемы лечения,, запишитесь на прием к компетентному специалисту!
Лечение осложнений ИППП
К сожалению, многим кажется, что лечение венерических заболеваний – дело простое: достаточно узнать у знакомого, какие препараты он принимал, и воспользоваться его опытом. Однако подобное мнение — ошибочно. В действительности лечение половых инфекций – дело врача-специалиста, и заниматься самолечением недопустимо. Дело в том, что каждая половая инфекция реагирует лишь на конкретную группу антибиотиков. Существуют бактерии, у которых чувствительность к определенным препаратам меняется со временем. Некоторые инфекции обладают «иммунитетом» к конкретным антибиотикам, так как уже подвергались лечению с их помощью.
Что такое инфекции, передаваемые половым путем (ИППП)?
Инфекции, передаваемые половым путем (ИППП), которые называют также заболеваниями или болезнями, передаваемыми половым путем (3IIIIII или БППП), — это заболевания, которые передаются от одного человека к другому преимущественно во время сексуальных контактов. В настоящее время известно более 30 таких болезней.
Излечимы ли ИППП?
Большинство ИППП излечимы, если правильно поставлен диагноз, лечение начато своевременно и доведено до конца. Но в силу разнообразных причин лечение таких ИППП, как гонорея, сифилис, хламидиоз, может не дать эффекта у 3% мужчин и у 8% женщин, однако повторно назначенная терапия обычно дает желаемый результат. При ИППП, вызванных вирусами (генитальный герпес), лечение только смягчает течение болезни и уменьшает количество и тяжесть рецидивов (повторных проявлений болезни). К сожалению, сегодня нет эффективных методов лечения ВИЧ-инфекции и СПИДа.
Как передаются ИППП?
ИППП передаются:
? во время половых контактов, то есть при вагинальном, оральном и анальном сексе с зараженным человеком;
? при тесном телесном контакте с человеком, который имеет язвочки и другие высыпания, характерные для ИППП;
? при использовании общих с больным человеком игл и шприцев при введении наркотиков внутривенно;
? при использовании нестерильного медицинского инструмента; ? при контакте с кровью больного;
? очень-очень редко в быту при пользовании предметами обихода и гигиены больных людей.
Дети могут заразиться ИППП во внутриутробный период, во время родов и в процессе ухода за ними, если больна их мать.
Кто может заразиться ИППП?
Заразиться ИППП может любой человек, живущий половой жизнью, то есть вступающий в половые контакты. Если человек имеет половой контакт с больным партнером, он может заразиться. Чем чаще человек меняет партнеров и не предохраняется, тем больше он рискует заразиться сам и заразить других. Но необходимо помнить, что даже в том случае, когда отношения с партнером носят длительный характер, возможно, что один из них не замечает признаков болезни. Это может произойти потому, что некоторые инфекции не вызывают никаких проявлений (симптомов) очень долгое время. Возможно, человек заразился от своего бывшего партнера и не подозревает об этом. И в этом случае он может заразить своего партнера, и тот первым заметит у себя проявления болезни. Так что пока ситуация не прояснилась, не стоит обвинять Друг друга в неверности.
У кого риск заразиться ИППП больше: у женщин или у мужчин?
Из-за анатомических особенностей у женщин риск заразиться выше, чем у мужчин. Так, например, у женщины при единственном половом контакте с мужчиной, инфицированным гонореей, он составляет 50%. У мужчин при одном половом контакте с больной гонореей женщиной риск заражения составляет 20%, однако при четырех половых контактах он возрастает в 3-4 раза. Анатомические особенности женщины способствуют тому, что ранние признаки заболевания остаются незамеченными.
В чем коварство ИППП?
Коварство ИППП в том, что протекать они могут незаметно, без каких-либо проявлений (симптомов) или их симптомы могут быть выражены крайне слабо. Л если ИППП не лечить или лечить неправильно, то они переходят о хроническую, скрытую форму и могут вызвать осложнения: воспаления мочевых путей, внутренних половых органов, у мужчин импотенцию, у мужчин и женщин – бесплодие (невозможность иметь детей).
Признаки инфекций, передающихся половым путем:
? Зуд и жжение в области половых органов;
? Очень частое, болезненное мочеиспускание;
? Необычные выделения и запах из половых органов;
? Покраснение в области половых органов и заднего прохода;
? Появление сыпи на теле;
? Язвочки, пузырьки, прыщики на половых органах, вокруг анального отверстия, во рту, на губах;
? Увеличение лимфатических узлов, особенно п паховой области;
? Боль внизу живота, боль во влагалище во время полового акта, кровянистые выделения из влагалища между менструациями – у женщин.
Что делать при опасении заражения?
Если человек заметил у себя один из симптомов ИППП, он немедленно должен обратиться к врачу – специалисту но ИППП – дерматовенерологу или гинекологу (для женщин), урологу-апдрологу (для мужчин). Но также необходимо помнить, что ИППП могут протекать скрыто, то есть бессимптомно, поэтому тем людям, которые не имеют одного постоянного партнера, необходимо после смены партнера проходить обследование на наличие той или иной ИППП.
Также следует поступать, если у человека есть повод считать, что он мог заразиться. Если после обследования у человека обнаружится какая-либо ИППП, нужно обязательно привлечь к лечению своего партнера (партнеров). При любой ИППП ни в коем случае нельзя заниматься самолечением! Только квалифицированный специалист может поставить правильный диагноз и назначить лечение. Чем раньше начато лечение, тем больше шанс выздороветь, не получить осложнений и не заразить любимого человека.
Нужно ли человеку, заразившемуся ИППП, сообщать об этом своему партнеру? Это нужно делать обязательно! Когда будет установлен окончательный диагноз и назначено лечение, врач может попросить, чтобы больной посоветовал провериться всем своим партнерам, которые были у него в течение последних месяцев. Они тоже могут быть заражены и должны лечиться. ИППП – болезнь как минимум двух людей, а не одного. Половым партнерам лечиться нужно совместно, так как если лечение пройдет только один партнер, то другой, не лечившийся, может заразить его снова.
Что происходит при посещении врача? На приеме врач будет спрашивать об общем состоянии здоровья, о признаках заболевания и истории половой жизни. После опроса он произведет осмотр кожного покрова и половых органов. У мужчин врач возьмет пробу из уретры, может назначить анализ мочи, у женщин – пробу (мазок) из влагалища и/или шейки матки, уретры. Может быть, понадобится взять кровь из вены для обследования на сифилис и ВИЧ-инфекцию. Если женщина беременна, она должна сообщить об этом врачу, так как от этого зависит дальнейший выбор лекарств при лечении (некоторые лекарства могут отрицательно повлиять на плод). За окончательным результатом анализов нужно будет подойти через несколько дней. Необходимо будет прийти и после окончания назначенного лечения. Только после контрольного исследования можно быть уверенным, что человек здоров.
Как избежать заражения ИППП? – Не вступать в сексуальные контакты – это лучший способ избежать ИППП. – Стремиться к моногамии, то есть иметь сексуальные отношения с одним единственным партнером и не изменять друг другу. – Избегать случайных половых связей. Чем меньше сексуальных партнеров, тем меньше риск заболевания. – Не торопиться! Развивать свои отношения постепенно и помнить, что партнер на одну ночь очень опасен. – Не стесняться узнать побольше о своем возможном партнере, поговорить о его прошлых сексуальных контактах и об использовании им наркотиков внутривенно.
И не вступать в половую связь с тем, кто не внушает доверия. – До вступления в половой контакт обращать внимание на наличие каких-либо признаков ИППП у партнера (язвочки, сыпь, покраснение, выделения) и не вступать в половую связь, если будет замечено что-то, вызывающее подозрение. – Соблюдать нормы личной гигиены, так как при их грубом нарушении некоторыми ИППП можно заразиться и в быту. – – Возбудители болезней, передаваемых половым путем, проникают через микроскопические повреж дения кожи и слизистых оболочек половых органов, ротовой полости, прямой кишки. –
Обязательно пользоваться презервативами при любом сексуальном контакте (вагинальном, анальном, оральном). – Не употреблять никаких наркотиков. – Не злоупотреблять алкоголем, так как его действие снижает самоконтроль. – Не вступать и половую связь со своим партнером, больным ИППП до полного окончания им курса лечения.
Гинекологический массаж
Гинекологический массаж является физиологическим методом воздействия, оказывающим оздоравливающее действие на пораженный орган и на организм больной женщины в целом. Гинекологический массаж – это ответственная лечебная процедура, требующая от гинеколога хорошей ориентировки в топографии не только внутренних женских половых органов, но и органов малого таза, не только знакомства с заболеваниями, по поводу которых назначается гинекологический массаж, но и умения своевременно распознать первые признаки обострения заболевания при применении гинекологического массажа.
При ряде заболеваний женских половых органов рекомендуется проведение гинекологического массажа. При этом важно определить показания к его проведению, которые можно условно разбить на несколько групп:
– к первой относятся хронические воспаления матки, около маточной клетчатки и брюшины, покрывающей внутренние половые органы, с остаточными явлениями – болями в крестце, копчике, в области матки и яичников в межменструальный период;
– ко второй группе принадлежат хронические воспаления и другие заболевания, вызывающие неправильное положение и смешение матки;
– третья группа включает патологические состояния, врожденные или патологическими родами, а также после воспаления матки;
– в четвертую группу отнесены фиброз матки и одиозный сальпингит, являющийся следствием длительных застойных явлений в этой области, связанных с ранее существовавшимигормональными, воспалительными или иными изменениями;
– в пятой группе преобладают анатомо-функциональные изменения мускулатуры тазового дна и связочного аппарата матки, вследствие чего наблюдается большая подвижность матки, неправильное ее положение, опущение, а также застойные явления вплоть до варикозного расширения вен
Гименопластика
Гименопластика – это операция, проводимая с целью восстановления целостности девственной плевы, конечно же по желанию пациентки из-за разных причин, например по религиозным, этическим, моральным, и прочим мотивам.